Imagine-se em uma situação crítica, onde a vida de alguém está em suas mãos. O que você faria? Com a formação adequada, você pode se tornar um verdadeiro herói, capaz de salvar vidas com precisão e calma.
A Enfermagem de Urgência e Emergência é a porta de entrada para um campo profissional dinâmico e repleto de desafios, mas, mais importante, uma trajetória que pode resultar em mudanças significativas na vida das pessoas.
Neste guia completo, você entenderá as principais disciplinas abordadas na formação, que vão desde os fundamentos essenciais até as técnicas mais avançadas de atendimento:
A Enfermagem de Urgência e Emergência não é apenas um ramo da enfermagem; é uma especialidade fundamental que exige conhecimentos técnicos e habilidades práticas.
Profissionais dessa área atuam em situações críticas e imprevisíveis, onde cada segundo conta. Este campo é essencial em hospitais, ambulâncias e outros serviços de emergência, oferecendo suporte vital em momentos decisivos.
Primeiros socorros
Em situações de emergência, os primeiros socorros representam a primeira resposta a um problema de saúde súbito. A Enfermagem de Urgência e Emergência prepara profissionais para atuarem com agilidade, segurança e técnica diante de ocorrências que podem colocar vidas em risco.
Ter domínio sobre os procedimentos iniciais é essencial, pois são nessas etapas que o paciente recebe os cuidados imediatos até a chegada de um atendimento mais avançado.
Importância dos primeiros socorros na Enfermagem de Urgência e Emergência
O conhecimento em primeiros socorros na Enfermagem de Urgência e Emergência é determinante para o sucesso do atendimento. Saber agir rapidamente reduz complicações, estabiliza o quadro do paciente e prepara o terreno para intervenções mais específicas. Técnicas como suporte básico de vida, controle de hemorragias, imobilizações e reanimação cardiorrespiratória são indispensáveis para garantir segurança e eficiência.
Procedimentos essenciais de primeiros socorros
No contexto da Enfermagem de Urgência e Emergência, os procedimentos essenciais de primeiros socorros envolvem avaliar a cena, garantir a segurança de todos, identificar o problema do paciente e iniciar as manobras adequadas. O uso correto de equipamentos de proteção individual, a aplicação de técnicas de suporte à vida e o acionamento rápido dos serviços de emergência fazem parte das práticas que um profissional precisa dominar.
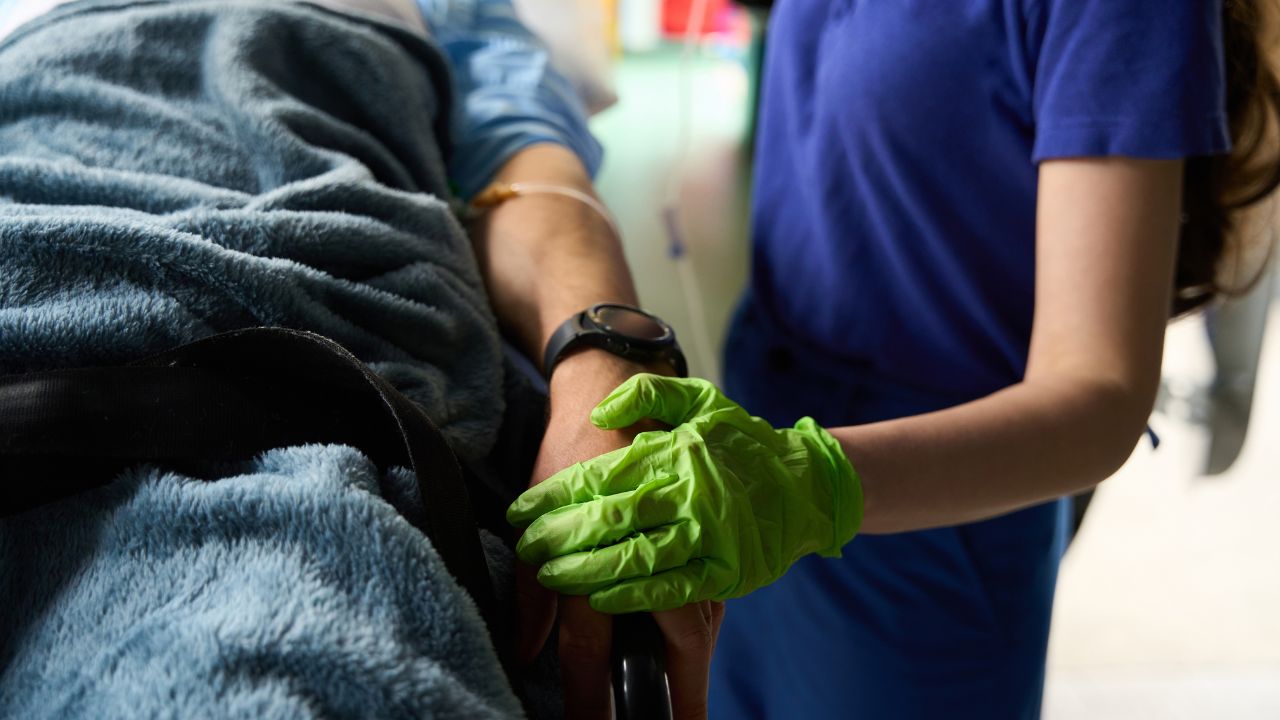
Atendimento pré-hospitalar
O atendimento pré-hospitalar representa uma etapa fundamental na Enfermagem de Urgência e Emergência, ocorrendo geralmente no local do acidente ou durante o transporte do paciente até a unidade de saúde. Este tipo de atendimento exige preparo técnico, agilidade e capacidade de decisão rápida, sempre respeitando protocolos e garantindo a segurança do paciente e da equipe envolvida.
Fases do atendimento pré-hospitalar
Na Enfermagem de Urgência e Emergência, o atendimento pré-hospitalar segue fases bem definidas: avaliação da cena, proteção pessoal, abordagem inicial, triagem dos feridos, estabilização do paciente e transporte adequado. Cada uma dessas etapas tem procedimentos específicos, visando sempre o melhor prognóstico para o paciente atendido.
Equipamentos utilizados no atendimento pré-hospitalar
O atendimento pré-hospitalar dentro da Enfermagem de Urgência e Emergência utiliza diversos equipamentos indispensáveis. Colares cervicais, pranchas rígidas, desfibriladores externos automáticos, oxigênio suplementar, talas, bandagens e kits de primeiros socorros são ferramentas que auxiliam na estabilização do quadro clínico até a chegada ao hospital.
Importância da capacitação profissional
Na Enfermagem de Urgência e Emergência, a capacitação profissional contínua é essencial. Estar preparado para atuar em situações imprevisíveis, saber utilizar corretamente equipamentos e técnicas, bem como manter a calma sob pressão, são fatores determinantes para o sucesso dos atendimentos. O desenvolvimento dessas habilidades faz do enfermeiro de urgência e emergência um elemento crucial na preservação da vida.
Técnicas e equipamentos de primeiros socorros
As técnicas e os equipamentos de primeiros socorros são elementos indispensáveis no trabalho realizado dentro da Enfermagem de Urgência e Emergência. Esses recursos permitem que o profissional atue com precisão e rapidez em situações que exigem respostas imediatas, garantindo a estabilização e o suporte inicial ao paciente até que ele receba atendimento definitivo em unidade hospitalar. O domínio dessas técnicas e o correto manuseio dos equipamentos podem fazer a diferença entre a vida e a morte.
Principais técnicas utilizadas na Enfermagem de Urgência e Emergência
Diversas técnicas fazem parte do dia a dia da Enfermagem de Urgência e Emergência. Entre as principais estão o suporte básico de vida, reanimação cardiopulmonar, controle de hemorragias, desobstrução de vias aéreas, curativos, imobilização de fraturas e posicionamento adequado da vítima. Cada técnica possui orientações específicas e precisa ser aplicada com segurança e respeito aos protocolos estabelecidos, sempre com foco em garantir a integridade do paciente.
Equipamentos essenciais nos primeiros socorros
Na Enfermagem de Urgência e Emergência, o uso dos equipamentos certos garante mais eficiência na prestação dos primeiros socorros. Alguns itens são indispensáveis, como oxímetro de pulso, esfigmomanômetro, estetoscópio, talas, pranchas rígidas, colar cervical, desfibrilador externo automático, cilindros de oxigênio, máscaras de ventilação e materiais para curativo. Saber manusear cada equipamento corretamente aumenta as chances de sucesso no atendimento.
Os fundamentos de urgência e emergência em enfermagem são o alicerce para a prática segura e eficiente dentro da Enfermagem de Urgência e Emergência. Compreender esses princípios permite que o profissional desenvolva habilidades específicas para lidar com situações críticas, reconhecendo rapidamente os sinais de gravidade e adotando as melhores estratégias de atendimento. Cada situação exige um olhar atento, análise detalhada e respostas rápidas.
Princípios básicos da atuação em urgência e emergência
Entre os principais princípios da Enfermagem de Urgência e Emergência estão a avaliação rápida e eficiente, a definição de prioridades, a tomada de decisão sob pressão e a assistência humanizada. O profissional precisa estar preparado para realizar triagens, organizar o fluxo de atendimento, garantir segurança ao paciente e manter a comunicação efetiva com a equipe multiprofissional.
Protocolos e rotinas essenciais na enfermagem de urgência e emergência
A atuação na Enfermagem de Urgência e Emergência é guiada por protocolos e rotinas que garantem segurança e qualidade nos procedimentos. A aplicação correta desses protocolos permite padronizar condutas, reduzir riscos e aumentar a eficiência do atendimento. Protocolos de suporte básico e avançado de vida, atendimento a politraumatizados, manejo de pacientes em parada cardiorrespiratória e procedimentos para controle de infecções fazem parte da rotina desses profissionais.
A gestão de emergências médicas e traumas é uma parte fundamental dentro da Enfermagem de Urgência e Emergência. Este processo envolve planejamento, organização e execução de ações rápidas e eficientes diante de situações críticas. O profissional da área precisa dominar estratégias que auxiliem no controle do ambiente, na definição de prioridades e na aplicação de intervenções que possam preservar a vida e minimizar as complicações resultantes de lesões ou condições graves.
Abordagem de traumas na Enfermagem de Urgência e Emergência
O atendimento a traumas na Enfermagem de Urgência e Emergência exige conhecimento específico e prática constante. A avaliação primária é essencial para identificar riscos imediatos, como obstrução de vias aéreas, hemorragias ou fraturas expostas. Já a avaliação secundária permite um levantamento mais detalhado das lesões. Técnicas de imobilização, controle de sangramentos, administração de oxigênio e monitorização dos sinais vitais são indispensáveis na abordagem ao paciente traumatizado.
Planejamento e organização do atendimento de emergência
Na Enfermagem de Urgência e Emergência, o planejamento é essencial para garantir que todas as etapas do atendimento ocorram de maneira segura e eficaz. A organização dos materiais, a preparação dos equipamentos e o treinamento constante da equipe são ações fundamentais. Cada membro precisa saber seu papel no atendimento para que a gestão da emergência ocorra de forma coordenada e rápida, evitando erros e garantindo a melhor resposta ao paciente.
Os cuidados especiais em situações de emergência fazem parte da rotina do profissional que atua na Enfermagem de Urgência e Emergência. Cada situação apresenta características próprias, exigindo uma abordagem diferenciada e humanizada. Saber identificar vulnerabilidades, respeitar as condições do paciente e oferecer suporte físico e emocional são atitudes essenciais para um atendimento eficiente e acolhedor.
Atendimento humanizado na Enfermagem de Urgência e Emergência
A humanização do atendimento é indispensável na Enfermagem de Urgência e Emergência. Mesmo em cenários de grande pressão, o cuidado precisa ser pautado no respeito, empatia e comunicação clara. O profissional deve informar o paciente sobre os procedimentos, garantir privacidade, oferecer conforto sempre que possível e transmitir segurança durante todo o atendimento.
Cuidados com grupos vulneráveis em situações de emergência
Alguns grupos de pacientes exigem cuidados especiais dentro da Enfermagem de Urgência e Emergência. Crianças, gestantes, idosos e pessoas com deficiência apresentam necessidades específicas que devem ser respeitadas. A abordagem nesses casos deve considerar fragilidades físicas e emocionais, além da adaptação de técnicas e procedimentos que proporcionem um atendimento mais seguro e adequado à condição de cada pessoa.
Primeiros socorros: a base do atendimento emergencial
Os primeiros socorros são a primeira linha de defesa em situações de emergência. A sua importância não pode ser subestimada, já que a assistência imediata pode ser a diferença entre a vida e a morte. Neste módulo, você aprenderá a:
– Compreender os direitos do paciente em atendimento, destacando a empatia e a humanização no cuidado.
– Aplicar as prescrições adequadas do cuidado em atendimento emergencial, garantindo que cada ação esteja de acordo com as diretrizes estabelecidas.
– Executar o suporte básico à vida, um conjunto de procedimentos que podem resgatar uma vida em risco.
Atendimento pré-hospitalar
O atendimento pré-hospitalar é uma extensão crucial da formação em enfermagem. Nesse módulo, você descobrirá como:
– Seguir as diretrizes do cuidado de emergência e entender as fases do processo de socorro, priorizando a segurança do socorrista e a eficácia do atendimento.
– Conhecer os serviços especializados em primeiros socorros e a importância de estar sempre atualizado e preparado para lidar com variadas situações de emergência.
– Fornecer atendimento pré-hospitalar em casos de doenças do trabalho e acidentes, reconhecendo a gravidade de cada situação e respondendo de forma adequada.
Equipar-se com as técnicas e os equipamentos adequados pode fazer toda a diferença em um atendimento de emergência. Neste módulo, você aprenderá a:
– Utilizar medidas e equipamentos de proteção coletiva e individual, fundamentais para garantir a segurança da equipe de socorro e do paciente.
– Realizar uma avaliação emergencial rigorosa, identificando e intervindo nas necessidades do paciente de forma eficaz.
– Entender a importância do transporte emergencial, que envolve a colaboração de diversos serviços de saúde.

Perguntas frequentes sobre Enfermagem de Urgência e Emergência
1. O que é Enfermagem de Urgência e Emergência?
A Enfermagem de Urgência e Emergência é uma especialidade que se concentra no atendimento imediato e eficaz em situações nas quais a vida do paciente está ameaçada, exigindo ações rápidas e precisas. Esta área da enfermagem abrange o acolhimento de pacientes em condições críticas, onde intervenções urgentes são necessárias para estabilizar a saúde do paciente.
Os enfermeiros especializados neste campo são treinados para identificar rapidamente as necessidades de saúde do paciente, realizar procedimentos complexos e fornecer suporte emocional a pacientes e familiares em momentos de crise. Além disso, a enfermagem de urgência e emergência não se limita apenas ao atendimento em hospitais; os profissionais muitas vezes atuam em ambulâncias e cenários de emergência no local, destacando a importância da capacidade de adaptação e da agilidade nas intervenções.
O salário de um enfermeiro de urgência e emergência pode variar significativamente com base em diversos fatores, como a localização geográfica, o tipo de instituição (pública ou privada), o porte da unidade de saúde e a experiência acumulada pelo profissional.
Em média, no Brasil, os salários para essa especialidade giram em torno de R$ 3.000 a R$ 8.000 mensais. Profissionais com uma vasta experiência, certificações em áreas específicas ou que ocupam posições de coordenação podem receber valores mais elevados, ultrapassando esses limites. Vale ressaltar que a remuneração também pode incluir benefícios como gratificações por plantões, horas extras e adjuntos, que são comuns em serviços de emergência devido à demanda intensa e à necessidade de cobertura contínua.
3. O que se faz no setor de urgência e emergência?
No setor de urgência e emergência, os profissionais de enfermagem desempenham um papel multifacetado e crucial, essencial para a eficácia do atendimento.
As atividades realizadas incluem, mas não se limitam a: triagem de pacientes, que é a primeira avaliação para determinar a gravidade do estado de saúde e a prioridade de atendimento; administração de medicamentos, seguindo protocolos rigorosos para garantir segurança e eficácia; monitoramento de sinais vitais, que envolve a avaliação constante da condição do paciente; realização de primeiros socorros, que são intervenções imediatas em situações de emergências; e suporte básico à vida, que inclui manobras de ressuscitação cardiopulmonar (RCP) em casos de parada cardíaca.
Além disso, esses profissionais colaboram ativamente com médicos e outros membros da equipe de saúde na gestão de traumas e condições críticas, garantindo um atendimento coordenado e integrativo.
A comunicação eficiente e a capacidade de trabalhar sob pressão são habilidades essenciais para esses enfermeiros, uma vez que eles lidam frequentemente com situações intensamente stressantes e potencialmente fatais.
Para se tornar uma enfermeira emergencista, é imprescindível ter formação superior em Enfermagem, que deve ser complementada pelo registro ativo no Conselho Regional de Enfermagem (COREN). Essa base é fundamental para garantir que o profissional esteja habilitado e reconhecido para exercer a profissão.
Além da formação acadêmica e do registro, é altamente recomendável a realização de especializações ou cursos adicionais na área de urgência e emergência, abordando tópicos como suporte avançado de vida, manejo de traumas e atendimento a situações críticas.
A experiência prática em ambientes de alta pressão, como pronto-socorros, unidades de terapia intensiva (UTI) e serviços de resgate, é essencial para desenvolver as habilidades necessárias para atuar efetivamente sob condições adversas. Participar de simulações e treinamentos regulares também é fundamental, pois proporciona ao enfermeiro a oportunidade de praticar técnicas, aprimorar a tomada de decisão em urgências e fortalecer a capacidade de trabalho em equipe em cenários dinâmicos e desafiadores.
5. Qual curso é necessário para trabalhar no SAMU?
Para ingressar no SAMU (Serviço de Atendimento Móvel de Urgência), é imprescindível que o profissional possua formação superior em Enfermagem, acompanhado do registro no Conselho Regional de Enfermagem (COREN), o que valida sua atuação e comprova sua qualificação.
Além da formação básica, é altamente valorizado e muitas vezes exigido que o candidato tenha realizado cursos de especialização em urgência e emergência, já que esse conhecimento específico é crucial para a atuação eficaz em ambientes de alta pressão, como os de atendimento móvel. A experiência prévia em atendimento pré-hospitalar, em serviço de resgate ou em emergências médicas também é um diferencial significativo durante processos seletivos, uma vez que proporciona ao profissional a familiaridade com as dinâmicas e desafios do atendimento em situações críticas, elevando seu desempenho na equipe.
6. Quais são as principais disciplinas do curso de Enfermagem de Urgência e Emergência?
As principais disciplinas do curso de Enfermagem de Urgência e Emergência são projetadas para fornecer aos alunos o conhecimento e as habilidades necessárias para atuar com competência nessa área. As disciplinas incluem:
Primeiros Socorros: Enfatiza a importância do atendimento imediato e correto em situações emergenciais, abordando técnicas de intervenções e estabilização do paciente.
Atendimento Pré-Hospitalar: Foca nas diretrizes e protocolos do atendimento fora do ambiente hospitalar, incluindo triagem, abordagem aos pacientes e gestão de situações críticas.
Gestão de Emergências Médicas: Trata do planejamento e execução de cuidados em situações de emergência médica, abordando a avaliação e o manejo de traumas e doenças agudas.
Cuidados Especiais em Emergência: Introduz os cuidados específicos necessários para atender subgrupos populacionais vulneráveis, como pediátricos, geriátricos e gestantes em situações de emergência.
7. O que se aprende em Primeiros Socorros?
No módulo de Primeiros Socorros, os alunos adquirem um conjunto de habilidades e conhecimentos essenciais para agir de forma eficaz em situações de emergência. O conteúdo inclui:
Direitos do Paciente: Compreensão dos direitos legais e éticos do paciente durante o atendimento, promovendo a humanização e o cuidado respeitoso.
Prescrições Adequadas de Cuidado: Enfatiza a importância de seguir protocolos que assegurem um atendimento seguro e eficaz, evitando erros que poderiam colocar a vida do paciente em risco.
Suporte Básico à Vida (SBV): Os alunos aprendem a realizar manobras de ressuscitação cardiopulmonar (RCP), controle de hemorragias, posicionamento adequado da vítima e utilização de desfibriladores automáticos externos (DEA), entre outros procedimentos críticos.
8. É necessário ter experiência prévia para cursar Enfermagem de Urgência e Emergência?
Geralmente, não é um requisito ter experiência prévia para ingressar no curso de Enfermagem de Urgência e Emergência, pois ele é projetado para formar profissionais a partir de uma base teórica e prática adequada.
No entanto, habilidades básicas de comunicação, empatia e trabalho em equipe são extremamente desejáveis e podem facilitar o aprendizado e a adaptação dos alunos ao ambiente de emergências. Além disso, a formação teórica é muitas vezes complementada por estágios e práticas supervisionadas que permitem aos alunos vivenciar a realidade do atendimento emergencial e desenvolver as competências necessárias para a atuação profissional.
O Atendimento Pré-Hospitalar é um processo estruturado que envolve a estabilização e a imobilização de vítimas em situações de emergência antes de sua transferência para uma unidade de saúde. Esse atendimento é caracterizado por várias etapas importantes:
Avaliação Inicial: consiste na triagem do paciente para determinar a gravidade da situação e priorizar o atendimento.
Estabilização: os profissionais de saúde realizam intervenções imediatas para estabilizar as condições do paciente, que podem incluir a liberação das vias aéreas, controle de hemorragias e administração de medicamentos.
Imobilização: se necessário, a vítima é preparada para transporte seguro, minimizando o risco de agravamento de lesões.
Transporte: finalmente, a vítima é transportada para uma unidade de saúde adequada, com monitoramento contínuo das condições do paciente durante o deslocamento.
10. Quais são os desafios enfrentados por profissionais na área?
Os profissionais que atuam na área de urgência e emergência enfrentam uma série de desafios significativos que podem impactar tanto a qualidade do atendimento quanto a sua própria saúde mental. Entre os principais desafios, estão:
Pressão emocional: A natureza crítica e rápida das situações de emergência pode gerar estresse intenso, exigindo que os profissionais mantenham a calma e a clareza de pensamento durante momentos de alta pressão.
Urgência nos atendimentos: A necessidade de tomar decisões rápidas e precisas pode ser desafiadora, especialmente em cenários onde o tempo é um fator crucial para a sobrevivência do paciente.
Necessidade de atualização constante: O campo da urgência e emergência está em constante evolução, exigindo que os profissionais estejam sempre atualizados quanto às melhores práticas, novas diretrizes e tecnologias emergentes.
Colaboração interdisciplinar: Trabalhar em equipe com médicos, paramédicos e outros profissionais de saúde requer habilidades de comunicação e coordenação eficazes, já que a atuação em emergências é coletiva e muitas vezes complicada.
A triagem é uma etapa fundamental no atendimento a emergências, exercendo um papel crucial na organização e eficácia dos serviços de saúde. Sua principal função é classificar os pacientes com base na gravidade de suas condições, permitindo que os casos mais urgentes sejam priorizados. Isso é especialmente vital em cenários onde recursos como tempo e equipe são limitados, como em desastres ou acidentes com múltiplas vítimas.
Ao realizar uma triagem eficaz, os profissionais de saúde conseguem direcionar rapidamente os pacientes que necessitam de intervenções imediatas, aumentando significativamente as chances de sobrevivência e a qualidade do atendimento. Além disso, a triagem contribui para uma gestão mais eficaz dos recursos disponíveis, ajudando a evitar congestionamentos e a garantir que aqueles que mais precisam de assistência recebem o cuidado adequado dentro do tempo crucial.
12. Como lidar com pacientes pediátricos em situações de emergência?
Lidar com pacientes pediátricos em situações de emergência exige um conjunto único de habilidades e abordagens, uma vez que as crianças apresentam diferenças fisiológicas, emocionais e comportamentais em relação aos adultos.
Primeiramente, é fundamental reconhecer e entender os sinais vitais normais em crianças, que variam de acordo com a faixa etária, incluindo frequência cardíaca, pressão arterial e temperatura. Além disso, a comunicação deve ser adaptada para ser mais compreensível para a criança e seus acompanhantes, utilizando linguagem clara e reconfortante. O atendimento deve ser centrado na família, envolvendo os pais e responsáveis nas decisões e no processo de cuidado.
Outra consideração importante é a adaptação dos procedimentos de emergência às dimensões e necessidades específicas das crianças, garantindo que as medidas, como dosagens de medicamentos e técnicas de reanimação, sejam adequadas para seu tamanho e estado de saúde. A empatia e o suporte emocional também são essenciais, já que as crianças podem estar assustadas e necessitam de reassurance durante situações de estresse intenso.
13. Quais ambientes de trabalho estão disponíveis para profissionais formados?
Profissionais formados em Enfermagem de Urgência e Emergência têm uma variedade de ambientes de trabalho disponíveis, permitindo que atuem em diversos contextos de saúde. Os principais ambientes incluem:
Hospitais: onde atuam em unidades de emergência e urgência, apoiando a equipe médica em situações agudas e realizando intervenções imediatas.
Ambulâncias: trabalhando em serviços de atendimento móvel de urgência, desempenhando funções críticas durante o transporte de pacientes em estado emergencial.
Serviços de Emergência: participando de equipes multifuncionais em centros de emergência, responsáveis pela avaliação e atendimento de vítimas de acidentes e outras situações críticas.
Unidades de Saúde: atuando em unidades de pronto-atendimento e clínicas, onde podem realizar triagem e atendimento a casos não tão graves, mas que necessitam de cuidados rápidos e eficientes.
Além desses, os profissionais podem encontrar oportunidades em serviços de saúde pública, organizações não governamentais (ONGs) que atuam em desastres e emergências, e na área educacional, oferecendo treinamento e capacitação para futuros profissionais de enfermagem.
14. Como a tecnologia impacta a Enfermagem de Urgência e Emergência?
A tecnologia tem um impacto significativo e transformador na Enfermagem de Urgência e Emergência, contribuindo para a melhoria da qualidade e da eficácia do atendimento prestado. Uma das principais mudanças proporcionadas pela tecnologia é a introdução de sistemas digitais para monitoramento de sinais vitais, que permitem um acompanhamento contínuo e em tempo real do estado de saúde dos pacientes. Isso possibilita a detecção precoce de alterações críticas, facilitando intervenções rápidas.
Além disso, a comunicação durante o atendimento é aprimorada por meio do uso de dispositivos móveis e softwares especializados, que permitem que a equipe de saúde compartilhe informações de maneira eficaz e rápida, reduzindo erros e melhorando a coordenação entre os profissionais. A tecnologia também é utilizada na telemedicina, que permite consultas e orientações a distância, expandindo o acesso a cuidados de saúde em emergências.
Por fim, simuladores e softwares de treinamento baseados em realidade virtual estão sendo adotados para melhorar as habilidades clínicas dos profissionais, proporcionando ambientes seguros e controlados para a prática de procedimentos críticos, o que aumenta a confiança e a competência dos enfermeiros em situações reais.
15. O que são as práticas avançadas de suporte à vida?
As práticas avançadas de suporte à vida referem-se a um conjunto de técnicas e procedimentos especializados que são aplicados em situações críticas, como emergências médicas ou traumas severos, onde o atendimento imediato e eficaz é crucial para a sobrevivência do paciente. Essas práticas incluem intervenções complexas, como o Suporte Avançado de Vida em Cardiologia (ACLS), que envolve o manejo de arritmias cardíacas e a administração de medicamentos intravenosos, e o Suporte Avançado de Vida em Trauma (ATLS), que foca na avaliação e intervenção rápida em vítimas de traumas.
As práticas avançadas são fundamentadas em diretrizes e protocolos específicos, que orientam os profissionais a realizar intervenções imediatas, como a entubação traqueal, o uso de desfibriladores e manobras específicas de ressuscitação. A realização dessas práticas requer formação e certificação especializadas, além de um profundo conhecimento sobre anatomia, fisiologia e farmacologia, para garantir que as intervenções sejam seguras e eficazes. O treinamento contínuo e a atualização sobre as melhores práticas são essenciais, visto que as diretrizes na área de emergências podem mudar rapidamente com novos avanços na ciência e na medicina.
A gestão de emergências médicas é um processo estruturado que envolve várias etapas, essenciais para garantir que a resposta a situações críticas seja rápida e eficaz. Inicialmente, o profissional de saúde realiza uma avaliação rápida do cenário, identificando não apenas as condições dos pacientes, mas também potenciais riscos para a equipe e o ambiente. Essa avaliação inclui a triagem dos pacientes, permitindo que os casos mais graves sejam priorizados.
Após a identificação dos traumas ou condições médicas agudas, a ação deve ser realizada em conformidade com protocolos estabelecidos, que orientam sobre as intervenções necessárias a cada tipo de emergência. Esses protocolos são baseados em evidências e são frequentemente atualizados para refletir as melhores práticas e novas diretrizes médicas.
Além disso, a gestão de emergências exige uma coordenação eficaz entre diferentes equipes de saúde, o que pode incluir enfermeiros, médicos, técnicos e outros profissionais, assegurando que todos trabalhem em conjunto para oferecer um atendimento seguro e integral. A comunicação clara e a documentação adequada são igualmente cruciais para garantir que cada passo do processo possa ser rastreado e revisado, melhorando, assim, a resposta a emergências futuras.
17. Que tipo de habilidades são necessárias para quem deseja atuar na área?
Para atuar na área de Enfermagem de Urgência e Emergência, uma variedade de habilidades é fundamental para o sucesso e a eficácia do profissional. Entre as principais habilidades necessárias, destacam-se:
Comunicação eficaz: a capacidade de se comunicar claramente e de forma compreensível com pacientes, familiares e membros da equipe de saúde é essencial, especialmente em situações de alta pressão, onde cada segundo conta.
Trabalho em Equipe: os profissionais de saúde frequentemente operam em ambientes colaborativos e multidisciplinares. Habilidades de integração com outros membros da equipe são vitais para garantir um atendimento coeso e abrangente ao paciente.
Resiliência: trabalhar na área de emergências pode ser emocionalmente desafiador. A resiliência ajuda os profissionais a lidarem com os estresses diários, mantendo-se focados e profissionais, mesmo diante de situações traumáticas.
Capacidade de tomar decisões rápidas: a agilidade na tomada de decisões baseadas na avaliação rápida e na análise de informações é crucial. Muitas vezes, é necessário agir rapidamente para implementar intervenções que podem impactar diretamente na sobrevivência do paciente.
Pensamento crítico: analisar informações, avaliar diferentes cenários e prever possíveis desdobramentos são habilidades importantes que permitem ao enfermeiro formular planos de ação eficazes em situações dinâmicas.
18. Como se mantém atualizado na área de Enfermagem de Urgência e Emergência?
A atualização constante é vital para os profissionais de Enfermagem de Urgência e Emergência, dada a natureza dinâmica e em evolução da medicina de emergência. As maneiras de se manter atualizado incluem:
Cursos e Certificações: Participar de cursos focados em áreas específicas da urgência e emergência, como suporte avançado de vida ou manejo de traumas, proporciona conhecimentos essenciais e certificações reconhecidas no setor.
Workshops e Treinamentos Práticos: Estas experiências oferecem oportunidades para aprimorar habilidades práticas e interativas, permitindo que os profissionais consolidem conhecimentos teóricos em cenários simulados.
Participação em Conferências e Simpósios: Esses eventos proporcionam uma plataforma para aprender sobre as últimas pesquisas, práticas e inovações na área, além de permitir a troca de experiências com outros profissionais.
Leitura de Artigos Científicos: Manter-se informado sobre as descobertas mais recentes na literatura científica é fundamental. As revistas científicas e publicações especializadas oferecem insights valiosos sobre práticas atuais e emergentes.
Grupos de Estudo e Comunidades Profissionais: Participar de grupos de discussão ou redes profissionais ajuda a trocar experiências e conhecimentos, mantendo os profissionais atualizados sobre tendências e desafios na área.
19. Por que a Enfermagem de Urgência e Emergência é uma carreira gratificante?
A Enfermagem de Urgência e Emergência é frequentemente considerada uma carreira gratificante por várias razões significativas. Em primeiro lugar, os profissionais têm a oportunidade de fazer uma diferença real e imediata na vida das pessoas, intervindo em momentos críticos onde a saúde e a vida do paciente estão em jogo.
A satisfação resultante de saber que suas ações podem salvar vidas e melhorar a qualidade do atendimento durante situações de crise contribui para um forte senso de propósito.
Além disso, a variedade de situações enfrentadas e o trabalho em equipe dinâmico proporcionam um ambiente de trabalho estimulante e desafiador. Cada dia traz novas experiências, o que mantém o profissional engajado e sempre aprendendo. Por fim, a construção de vínculos com colegas e comunidade também é um aspecto muito enriquecedor, já que a colaboração é uma parte essencial do trabalho em urgências e emergências, criando uma rede de apoio forte entre os profissionais.





















