Entender o funcionamento do cérebro e do sistema nervoso é essencial para compreender comportamento, aprendizagem e saúde. A neurociência oferece respostas sobre como pensamentos, emoções e ações estão interligados, revelando processos que influenciam a vida cotidiana.
Este conteúdo vai mostrar as principais áreas, aplicações e descobertas desse campo, permitindo que você conheça o impacto da neurociência na educação, medicina, psicologia e tecnologia.
Continue a leitura para explorar os fundamentos, métodos de pesquisa e perspectivas futuras, descobrindo como esse conhecimento pode transformar sua visão sobre o cérebro e suas funções:
O que é neurociência?
A neurociência, pela Neurociência e Aprendizagem, é o campo científico que se dedica ao estudo do sistema nervoso em suas múltiplas dimensões. O interesse por essa área cresce cada vez mais, já que envolve compreender como o cérebro, a medula espinhal e as redes neurais influenciam diretamente pensamentos, emoções e comportamentos.
Ao observar o desenvolvimento da neurociência, fica evidente que ela conecta biologia, psicologia, medicina e até mesmo tecnologia, oferecendo uma visão ampla sobre a vida humana e seus processos internos. Você encontra nesse conhecimento a chave para entender tanto a saúde quanto a aprendizagem e o comportamento social.
Áreas de estudo da neurociência
O campo da neurociência é vasto e abrange diversas especialidades. Existem áreas voltadas para a neurociência cognitiva, responsável por investigar processos como memória, linguagem e percepção, enquanto a neurociência celular concentra-se no funcionamento de neurônios e sinapses.
Outro segmento relevante é a neurociência comportamental, que analisa a relação entre atividade cerebral e atitudes cotidianas. Além disso, a neurociência clínica contribui para o diagnóstico e tratamento de doenças neurológicas e psiquiátricas.
Essa variedade de enfoques mostra como a neurociência tem impacto direto em diferentes dimensões da vida e da saúde.
Objetivos e aplicações da neurociência
Os objetivos da neurociência envolvem compreender em profundidade como o sistema nervoso coordena funções vitais e como alterações nesse funcionamento podem gerar transtornos.
Essa área também busca explicar a base biológica de fenômenos psicológicos e comportamentais, permitindo que você tenha acesso a informações que unem ciência e prática. No campo da educação, a neurociência auxilia no desenvolvimento de metodologias de ensino que respeitam o ritmo do cérebro e valorizam a plasticidade neuronal.
Já na medicina, a neurociência favorece a criação de terapias mais eficazes para condições como epilepsia, Alzheimer e depressão. Em paralelo, cresce a aplicação da neurociência em áreas como inteligência artificial, ampliando as possibilidades de inovação tecnológica.
Ao reunir tantas perspectivas, a neurociência oferece respostas importantes sobre a vida mental e corporal. Você passa a compreender como o estudo do cérebro impacta tanto a saúde quanto a forma de aprender, conviver e se adaptar às transformações do mundo moderno.
O conhecimento gerado permite avanços em diagnósticos, tratamentos e processos educativos, criando pontes entre ciência e qualidade de vida. Com isso, a neurociência se firma como uma das áreas mais promissoras para o futuro.

História da neurociência
A história da neurociência mostra como a curiosidade humana sobre o funcionamento do cérebro e do sistema nervoso atravessa séculos.
Desde os primeiros registros de estudos sobre o corpo até os avanços da ciência moderna, essa área evoluiu para se tornar essencial na compreensão de processos mentais e fisiológicos.
Você percebe, ao analisar essa trajetória, que cada descoberta contribuiu para aproximar ciência e prática clínica, tornando o conhecimento mais acessível e aplicável.
Primeiras descobertas da neurociência
As primeiras descobertas da neurociência remontam à Antiguidade, quando filósofos e médicos buscavam entender a relação entre mente e corpo.
No Egito Antigo, já se estudavam lesões cranianas, e na Grécia, pensadores como Hipócrates destacavam a importância do cérebro para as funções vitais.
Durante a Idade Média e o Renascimento, o interesse se intensificou com dissecações e descrições anatômicas mais detalhadas. Esses registros iniciais abriram caminho para compreender que o cérebro não era apenas um órgão físico, mas o centro das atividades intelectuais e emocionais.
Avanços científicos em neurociência
A partir do século XIX, os avanços científicos em neurociência ganharam força com o desenvolvimento da microscopia, permitindo observar neurônios e conexões nervosas de forma inédita. O trabalho de cientistas como Santiago Ramón y Cajal estabeleceu as bases da teoria neuronal, essencial para o progresso da área.
Já no século XX, tecnologias como eletroencefalografia e ressonância magnética trouxeram novas formas de investigar a atividade cerebral em tempo real.
Hoje, a neurociência combina métodos experimentais, clínicos e computacionais, ampliando o entendimento sobre comportamento, emoções e doenças neurológicas. Essa evolução constante coloca você diante de um campo em transformação contínua, capaz de revelar aspectos fundamentais da vida humana.
Importância da neurociência na atualidade
A importância da neurociência na atualidade está diretamente ligada ao impacto que o conhecimento sobre o cérebro e o sistema nervoso exerce na vida cotidiana.
Você pode observar como esse campo contribui para avanços em saúde, educação, tecnologia e até mesmo na forma como entendemos as interações sociais.
O estudo da neurociência se tornou indispensável para promover bem-estar, aprimorar métodos de ensino e oferecer soluções para desafios que envolvem corpo e mente.
Neurociência e saúde mental
A relação entre neurociência e saúde mental é fundamental para compreender os mecanismos biológicos envolvidos em transtornos como depressão, ansiedade e esquizofrenia. Através de pesquisas, torna-se possível identificar alterações cerebrais e desenvolver tratamentos mais eficazes, baseados em evidências científicas.
Esse conhecimento também abre espaço para terapias que consideram fatores emocionais e sociais, proporcionando cuidado integral. Você percebe como a neurociência fortalece a prevenção e a reabilitação em saúde mental.
Neurociência e educação
No campo educacional, a neurociência contribui para entender como o cérebro aprende, armazena e processa informações. Essa visão possibilita criar estratégias pedagógicas alinhadas ao funcionamento neural, favorecendo a aprendizagem significativa.
O estudo da plasticidade cerebral mostra que novas conexões podem ser estimuladas ao longo da vida, o que valoriza métodos de ensino que respeitam ritmos individuais. Você encontra na neurociência recursos para aprimorar práticas educativas e promover inclusão.
Neurociência e comportamento humano
A neurociência e o comportamento humano estão profundamente conectados, pois o funcionamento cerebral influencia emoções, decisões e relacionamentos. Pesquisas nesse campo revelam como hormônios e neurotransmissores moldam reações diante de situações cotidianas.
O conhecimento também ajuda a explicar padrões de interação social e mecanismos de tomada de decisão. Ao compreender esses aspectos, você pode perceber como a neurociência se torna essencial para analisar atitudes individuais e coletivas, fortalecendo o entendimento sobre a natureza humana.
Fundamentos da neurociência
Os fundamentos da neurociência reúnem conhecimentos essenciais para compreender a base do funcionamento cerebral e suas implicações no corpo e na mente.
Essa área revela como estruturas e processos nervosos atuam de forma integrada, sustentando tanto atividades fisiológicas quanto cognitivas.
Ao se aprofundar nesse tema, você entende melhor como o sistema nervoso organiza informações, mantém o equilíbrio do organismo e possibilita experiências complexas.
Estrutura e funcionamento do sistema nervoso
A estrutura e o funcionamento do sistema nervoso são a base da neurociência, pois envolvem desde células nervosas até redes complexas que coordenam funções vitais. O sistema nervoso central, composto pelo cérebro e pela medula espinhal, integra e processa estímulos recebidos.
Já o sistema nervoso periférico conecta o corpo a essas estruturas, permitindo respostas rápidas ao ambiente. Os neurônios, com suas sinapses, transmitem sinais elétricos e químicos que garantem a comunicação entre diferentes áreas. Dessa forma, você percebe como a neurociência mostra a importância da integração nervosa para a sobrevivência e o comportamento.
Principais funções cognitivas estudadas pela neurociência
As principais funções cognitivas estudadas pela neurociência envolvem memória, atenção, percepção, linguagem e tomada de decisão. Cada uma delas depende da atividade coordenada de diferentes regiões cerebrais, que trabalham em conjunto para organizar pensamentos e comportamentos.
A memória permite registrar e recuperar informações, enquanto a atenção direciona recursos mentais para estímulos relevantes. Já a percepção transforma sinais sensoriais em experiências conscientes, e a linguagem possibilita comunicação e aprendizado.
A tomada de decisão, por sua vez, reflete a integração de múltiplos processos cognitivos. Com esse panorama, você entende como a neurociência amplia o conhecimento sobre habilidades indispensáveis à vida diária.
Métodos de pesquisa em neurociência
Os métodos de pesquisa em neurociência permitem compreender de forma detalhada como o cérebro e o sistema nervoso funcionam.
Graças a essas abordagens, você pode conhecer processos que antes eram invisíveis, ampliando as possibilidades de diagnóstico, tratamento e investigação científica.
As ferramentas utilizadas vão desde técnicas de imagem até experimentos controlados que revelam conexões entre atividade cerebral e comportamento.
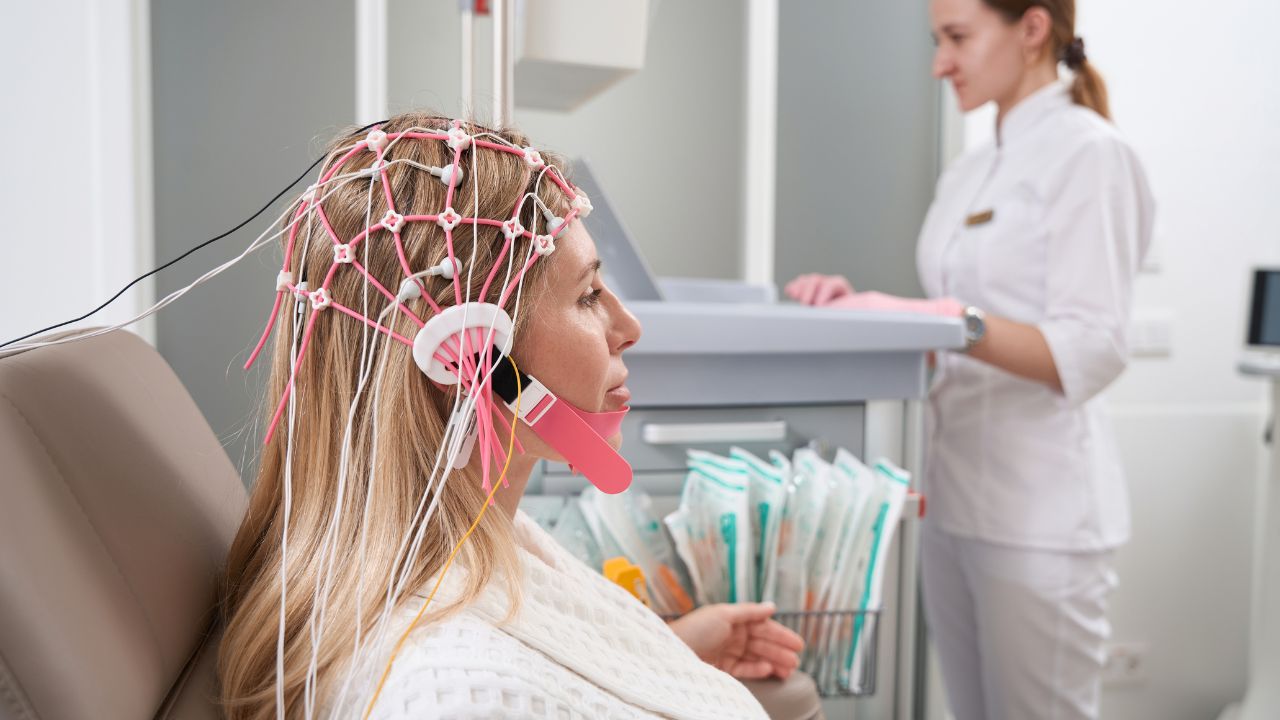
Técnicas de neuroimagem e diagnóstico
As técnicas de neuroimagem e diagnóstico representam um dos maiores avanços da neurociência moderna. Por meio de exames como ressonância magnética funcional e tomografia por emissão de pósitrons, torna-se possível visualizar em tempo real a atividade cerebral.
Esses recursos ajudam médicos e pesquisadores a identificar alterações estruturais e funcionais associadas a doenças neurológicas. Além disso, a análise das imagens auxilia no planejamento de terapias mais eficazes e na compreensão de como regiões cerebrais se comunicam entre si. Você encontra nessas técnicas uma forma precisa de unir ciência e prática clínica.
Estudos experimentais em neurociência
Os estudos experimentais em neurociência são fundamentais para desvendar os mecanismos que regulam o funcionamento do sistema nervoso. Por meio de ensaios laboratoriais, modelos animais e pesquisas com voluntários, os cientistas conseguem testar hipóteses e observar como o cérebro responde a diferentes estímulos.
Essa metodologia também permite analisar a influência de fatores genéticos, ambientais e sociais sobre o comportamento e as funções cognitivas. Com esse tipo de investigação, você entende como a neurociência amplia o conhecimento científico e contribui para desenvolver soluções inovadoras na saúde e em outras áreas.
Neurociência e aprendizagem
A relação entre neurociência e aprendizagem revela como o funcionamento cerebral influencia diretamente a forma como você adquire e retém conhecimento.
Esse campo mostra que os processos de ensino e estudo não dependem apenas de técnicas pedagógicas, mas também de fatores biológicos e emocionais.
Ao compreender como o cérebro reage aos estímulos, torna-se possível construir estratégias mais eficazes para potencializar o aprendizado ao longo da vida.
Plasticidade cerebral e memória
A plasticidade cerebral e a memória estão entre os temas centrais da neurociência aplicada à educação. O cérebro possui a capacidade de modificar suas conexões neurais em resposta a experiências, permitindo que novas habilidades sejam desenvolvidas em diferentes fases da vida.
A memória, por sua vez, resulta dessa adaptação constante, sendo responsável pelo registro e pela recuperação de informações. Pesquisas indicam que a estimulação adequada favorece a consolidação da memória, demonstrando que o aprendizado é um processo dinâmico.
Você percebe, nesse contexto, como a neurociência amplia as possibilidades de desenvolver métodos de estudo mais eficientes.
Impacto das emoções na aprendizagem
O impacto das emoções na aprendizagem é outro aspecto fundamental revelado pela neurociência. Experiências emocionais influenciam a forma como o cérebro processa informações e determinam a motivação para aprender.
Emoções positivas fortalecem a atenção e facilitam a memorização, enquanto emoções negativas podem prejudicar o desempenho e reduzir a capacidade de concentração. Esse conhecimento ajuda a criar ambientes de ensino mais acolhedores, nos quais os aspectos emocionais são considerados parte essencial do aprendizado.
Ao observar esse cenário, você entende que a neurociência oferece recursos valiosos para transformar práticas educacionais.
Neurociência e desenvolvimento humano
A neurociência e o desenvolvimento humano caminham juntos ao longo de todas as fases da vida. Esse campo mostra como o cérebro passa por transformações desde os primeiros anos até a velhice, influenciando habilidades cognitivas, emocionais e sociais.
Você consegue perceber que cada etapa exige estímulos específicos para favorecer o crescimento saudável e prevenir dificuldades futuras. Esse conhecimento permite compreender a importância de cuidar do sistema nervoso em todas as idades.
Neurociência na infância e adolescência
A neurociência na infância e adolescência evidencia a intensidade do desenvolvimento cerebral nesses períodos. A infância é marcada pela formação acelerada de conexões neurais, fundamentais para linguagem, memória e aprendizado.
Já a adolescência é caracterizada pela reorganização de circuitos cerebrais, especialmente aqueles ligados ao controle das emoções e da tomada de decisão. O acompanhamento adequado nessas fases pode estimular habilidades cognitivas e sociais essenciais para a vida adulta.
Você encontra na neurociência ferramentas que ajudam a valorizar o potencial dessas etapas de crescimento.
Neurociência no envelhecimento
A neurociência no envelhecimento analisa as mudanças que ocorrem no cérebro com o passar dos anos.
O declínio natural de algumas funções cognitivas pode ser observado, mas pesquisas mostram que a plasticidade cerebral permanece ativa, permitindo adaptações mesmo em idade avançada. Atividades intelectuais, sociais e físicas favorecem a preservação das conexões neurais e reduzem o risco de doenças neurodegenerativas.
Ao considerar essas informações, você entende como a neurociência contribui para estratégias que prolongam a autonomia, a memória e a qualidade de vida na maturidade.

Aplicações práticas da neurociência
As aplicações práticas da neurociência demonstram como esse campo ultrapassa a teoria e impacta diretamente diferentes áreas da vida.
Ao integrar conhecimentos sobre o funcionamento cerebral, torna-se possível criar soluções que beneficiam a saúde, a aprendizagem, a inovação tecnológica e o bem-estar.
Você percebe que a neurociência se tornou essencial para entender a mente e transformar práticas profissionais em diversas áreas.
Neurociência aplicada à psicologia
A neurociência aplicada à psicologia oferece bases científicas para compreender processos mentais e comportamentais. Estudos mostram como emoções, memória e tomada de decisão estão ligados a atividades cerebrais específicas.
Essa integração fortalece terapias psicológicas, favorece diagnósticos mais precisos e amplia a eficácia de intervenções clínicas. Com esse apoio, você identifica como a psicologia se torna mais alinhada às evidências biológicas, proporcionando resultados consistentes no cuidado da saúde mental.
Neurociência aplicada à medicina
A neurociência aplicada à medicina transformou a forma de diagnosticar e tratar doenças neurológicas e psiquiátricas. Pesquisas em áreas como epilepsia, Alzheimer e transtornos do humor permitem desenvolver terapias cada vez mais eficazes.
O uso de técnicas de neuroimagem e estudos genéticos auxilia na personalização dos tratamentos, garantindo maior precisão. Ao observar esses avanços, você compreende como a neurociência fortalece a prática médica e amplia as chances de recuperação dos pacientes.
Neurociência aplicada à tecnologia
A neurociência aplicada à tecnologia vem impulsionando inovações que conectam cérebro e máquinas. Interfaces neurais permitem controlar dispositivos por meio da atividade cerebral, beneficiando pessoas com limitações motoras.
Além disso, conceitos da neurociência inspiram o desenvolvimento de sistemas de inteligência artificial mais próximos do raciocínio humano. Essa aproximação entre ciência e tecnologia oferece soluções criativas e funcionais para desafios do dia a dia. Você reconhece, nesse cenário, como a neurociência expande as fronteiras da inovação.
Futuro da neurociência
O futuro da neurociência aponta para avanços significativos na compreensão do cérebro e das funções cognitivas. À medida que novas tecnologias e métodos de pesquisa são desenvolvidos, você pode observar um aumento na precisão dos diagnósticos e na eficácia dos tratamentos.
Essa evolução também abre espaço para aplicações inovadoras em educação, saúde e tecnologia, transformando a maneira como entendemos e interagimos com o sistema nervoso.
Desafios éticos na neurociência
Os desafios éticos na neurociência envolvem questões relacionadas ao uso de informações cerebrais, privacidade e manipulação de comportamentos. Pesquisas avançadas levantam debates sobre consentimento, limites de intervenção e impactos sociais.
É essencial que políticas e regulamentações acompanhem os progressos científicos, garantindo que os benefícios da neurociência sejam aplicados de forma segura e responsável. Você entende que a ética é uma parte crucial para equilibrar inovação e respeito aos direitos individuais.
Inovações e perspectivas da neurociência
As inovações e perspectivas da neurociência incluem novas técnicas de neuroimagem, interfaces cérebro-máquina e terapias personalizadas. A integração entre neurociência, inteligência artificial e biotecnologia promete transformar a medicina, a educação e a forma como você compreende o comportamento humano.
Pesquisas em plasticidade cerebral e neurodesenvolvimento ampliam o conhecimento sobre aprendizagem e envelhecimento, oferecendo oportunidades para criar estratégias mais eficientes e inclusivas.
Com essas perspectivas, você percebe que a neurociência continuará a ser um campo em constante evolução, impactando diretamente a vida cotidiana e o futuro das sociedades.